Maagband
Procedure
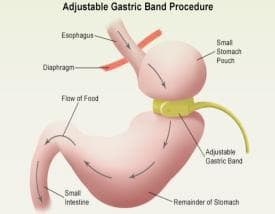
Bij deze ingreep wordt een siliconenbandje aangebracht rond het bovenste gedeelte van de maag, net onder de slokdarm. Het bandje deelt de maag in twee: een kleiner bovengedeelte dat de maagpouch wordt genoemd en een groter gedeelte. Aan de binnenkant van het bandje bevindt zich een ballon die via een buisje verbonden is met een poortje dat onderhuids wordt geplaatst. Door inspuiting van een fysiologische vloeistof kan de chirurg het ballonnetje meer of minder opblazen. Hierdoor zal de diameter van de maagdoorgang vergroten of verkleinen. In niet opgeblazen toestand is de doorgang van de maag zo breed als een pink en bedraagt de grootte van het maagreservoir 15ml, wat overeenkomt met een kippenei.
Omdat het voedsel maar langzaam voorbij het bandje kan passeren, en het maagreservoir sterk verkleind is zal heel snel een volheidsgevoel ontstaan en kunnen slechts kleine porties gegeten worden.
De vertering van het voedsel gebeurt volgens het normaal verterings- en absorptieproces.